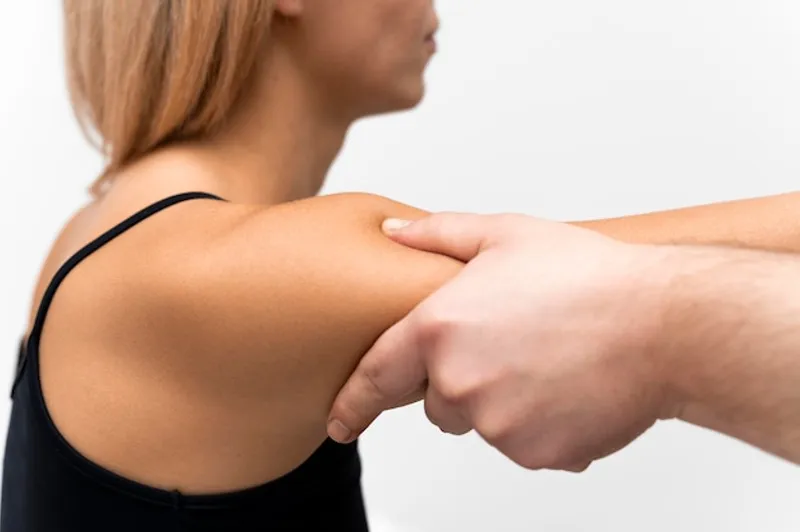
La inflamación del tendón de Aquiles, también conocida como tendinitis aquílea, es una condición médica frecuente entre atletas y personas activas. Esta afección se caracteriza por el dolor y la rigidez en la parte posterior del tobillo, donde el tendón conecta el músculo de la pantorrilla con el hueso del talón. Generalmente, es causada por el exceso de uso o la carga repetitiva sobre el tendón, lo cual ocurre comúnmente en deportes que implican saltos o carreras. Para aliviar los síntomas, es fundamental adoptar períodos adecuados de descanso, aplicar hielo en la zona afectada y considerar el uso de medicamentos antiinflamatorios recomendados por un profesional de la salud. Asimismo, ejercicios de estiramiento suaves y progresivos pueden ser beneficiosos para recuperar la movilidad y reducir el riesgo de futuras lesiones.
Causas de la inflamación del tendón de Aquiles
La inflamación del tendón de Aquiles, conocida médicamente como tendinitis aquilea, es una condición que puede afectar a personas de todas las edades y niveles de actividad física. Este trastorno doloroso puede ser el resultado de varias causas subyacentes. Para comprender mejor esta afección, es esencial examinar las razones más comunes que contribuyen a su desarrollo. Entre las causas más habituales se encuentran la sobrecarga debido a actividades físicas intensas, el uso de calzado inapropiado, y ciertos factores anatómicos y biomecánicos. Cada una de estas causas puede contribuir significativamente a la inflamación y dolor en el tendón de Aquiles.
Sobrecarga y actividades físicas
El tendón de Aquiles es el tendón más grueso y fuerte del cuerpo humano, y se utiliza para caminar, correr y saltar. Sin embargo, la sobrecarga debido a la repetición de estas actividades puede causar microtraumas en el tendón, que con el tiempo pueden llevar a la inflamación y el dolor. Esta sobrecarga es especialmente común en atletas y personas que practican deportes como el fútbol, el baloncesto y el running.
Los estudios han demostrado que la tendinitis aquilea es más frecuente en corredores de larga distancia debido a la repetida tensión que se ejerce sobre el tendón. Además, los cambios bruscos en la intensidad o duración del ejercicio, como aumentar repentinamente la distancia o la velocidad al correr, también pueden causar una sobrecarga en el tendón de Aquiles, propiciando su inflamación.
Para prevenir la tendinitis aquilea, es fundamental seguir un programa de entrenamiento adecuado que incluya un calentamiento y enfriamiento apropiados, así como ejercicios de fortalecimiento y estiramiento específicos para los músculos de la pierna y el tendón de Aquiles.
Calzado inapropiado
El uso de calzado inapropiado es otra causa común de la inflamación del tendón de Aquiles. Los zapatos que no proporcionan un soporte adecuado o que no están diseñados para la actividad específica que se realiza pueden incrementar el riesgo de desarrollar esta condición. Por ejemplo, los zapatos con una amortiguación insuficiente o una suela rígida pueden aumentar la tensión en el tendón.
Además, los zapatos deportivos desgastados o mal ajustados pueden alterar la mecánica de la pisada, lo que puede conducir a una tensión anormal en el tendón de Aquiles. Es esencial elegir el calzado adecuado dependiendo de la actividad física específica y reemplazar los zapatos con regularidad.
Para evitar problemas, se recomienda seguir estas pautas al elegir calzado:
- Optar por zapatos con buena amortiguación y soporte.
- Asegurarse de que el calzado esté bien ajustado y no demasiado apretado.
- Reemplazar los zapatos deportivos cada 500-800 kilómetros de uso.
- Considerar el uso de plantillas ortopédicas si es necesario.
Factores anatómicos y problemas biomecánicos
Los factores anatómicos y los problemas biomecánicos también pueden predisponer a una persona a desarrollar tendinitis aquilea. Algunas personas pueden tener una predisposición genética a esta condición debido a la estructura de sus pies y piernas. Por ejemplo, el pie plano o el pie cavo (arco alto) pueden causar una distribución anormal de la carga en el tendón de Aquiles.
Otros problemas biomecánicos, como una marcha inadecuada o una técnica de carrera incorrecta, también pueden aumentar la tensión en el tendón. En algunos casos, las diferencias en la longitud de las piernas, que pueden ser sutiles, pueden contribuir a esta condición.
Para abordar estos problemas, puede ser útil consultar a un especialista en podología o a un fisioterapeuta. Estas intervenciones pueden incluir el uso de dispositivos ortopédicos, cambios en la técnica de carrera y ejercicios específicos para corregir desequilibrios musculares.
Entender las causas subyacentes de la inflamación del tendón de Aquiles es crucial para prevenir y tratar esta dolorosa condición. Si deseas aprender más sobre temas relacionados con la salud y el bienestar, no dudes en explorar otros artículos en nuestro sitio.
Síntomas comunes
Los síntomas asociados con problemas en los tendones pueden variar dependiendo de la gravedad de la condición y la ubicación del tendón afectado. Sin embargo, existen algunos síntomas comunes que suelen presentarse en la mayoría de los casos. Es crucial reconocer estos síntomas tempranamente para procurar un tratamiento adecuado y evitar complicaciones mayores.
Uno de los síntomas más frecuentes es el dolor localizado en el tendón afectado. Este dolor puede ser leve al principio y empeorar con el tiempo, especialmente si no se toman las medidas necesarias para tratar la afección. Además del dolor, la rigidez y la hinchazón en la zona afectada son otros signos comunes de problemas tendinosos, como la tendinitis o la tendinosis.
A veces, los pacientes también pueden experimentar una sensación de debilidad en la zona afectada, lo que puede dificultar la realización de actividades cotidianas. En algunos casos, el área afectada puede presentar un enrojecimiento y un aumento de temperatura, lo que indica una inflamación significativa.
Dolor y rigidez en el tendón
El dolor en el tendón puede variar desde una molestia leve hasta un dolor intenso que limita la movilidad. Generalmente, el dolor se siente más al realizar actividades que implican el uso del tendón afectado, como levantar objetos, caminar o incluso, en casos graves, al estar en reposo. Este dolor tiende a empeorar con el tiempo si no se aborda adecuadamente.
La rigidez en el tendón es otro síntoma prevalente que puede dificultar el movimiento y la flexibilidad de la articulación implicada. Esta rigidez suele ser más pronunciada por la mañana o después de periodos prolongados de inactividad. Realizar estiramientos suaves y controlados puede ayudar a aliviar la rigidez temporalmente, pero es esencial buscar tratamiento médico para abordar la causa subyacente.
En muchos casos, el dolor y la rigidez pueden ir acompañados de otros síntomas, como una sensibilidad aumentada al tacto en la zona del tendón. También es posible notar crepitaciones, una sensación de roce o crujido cuando se mueve la articulación afectada. Este síntoma indica que hay una fricción anormal en el tendón o una inflamación significativa.
Reconocer y atender estos síntomas de manera temprana puede prevenir complicaciones serias, como la ruptura del tendón. Si estás interesado en aprender más sobre el cuidado de los tendones y cómo prevenir lesiones, te invitamos a leer nuestros otros artículos dedicados a la salud musculoesquelética.
Métodos de diagnóstico
El diagnóstico preciso es crucial para el tratamiento efectivo de cualquier condición médica. Los avances en la tecnología médica han proporcionado una variedad de métodos para identificar enfermedades de manera más efectiva y menos invasiva. En este artículo, exploraremos algunos de los métodos de diagnóstico más comunes y efectivos utilizados en la medicina moderna.
Es importante que los profesionales de la salud elijan el método de diagnóstico adecuado según el caso específico del paciente. Factores como la disponibilidad de recursos, la complejidad de la enfermedad sospechada y las características individuales del paciente juegan un papel fundamental en esta decisión.
Examen físico
El examen físico es uno de los métodos de diagnóstico más antiguos y esenciales. Este procedimiento permite a los médicos obtener información directa sobre la condición del paciente mediante una evaluación visual y táctil. El examen físico incluye la observación de signos visibles, palpación, percusión y auscultación.
Durante el examen físico, el médico puede identificar signos de inflamación, deformidades, masas anormales y otros indicios que pueden sugerir la presencia de una enfermedad. La auscultación, por ejemplo, es crucial para detectar anormalidades en el sistema respiratorio y cardiovascular, como soplos cardíacos o sonidos pulmonares anormales.
El examen físico tiene la ventaja de ser rápido y de bajo costo. Además, no requiere equipo especializado, lo que lo hace accesible en prácticamente todos los entornos clínicos. Sin embargo, su precisión puede depender en gran medida de la experiencia y habilidad del médico.
Ecografía
La ecografía es un método de diagnóstico no invasivo que utiliza ondas de sonido de alta frecuencia para crear imágenes de los órganos y estructuras internas del cuerpo. Es particularmente útil para visualizar tejidos blandos y fluidos, lo que lo convierte en una herramienta valiosa para el diagnóstico de condiciones como enfermedades hepáticas, renales y obstétricas.
Una de las ventajas principales de la ecografía es que no utiliza radiación ionizante, lo que la hace segura para el uso en mujeres embarazadas y en situaciones donde la exposición a radiación debe ser minimizada. Además, las ecografías pueden realizarse a la cabecera del paciente, proporcionando resultados en tiempo real.
En el ámbito ginecológico y obstétrico, las ecografías son cruciales para monitorear el desarrollo fetal y detectar posibles complicaciones durante el embarazo. Además, en el ámbito urológico, permiten evaluar condiciones como cálculos renales y quistes ováricos.
Resonancia magnética (RM)
La resonancia magnética (RM) es uno de los métodos de diagnóstico por imagen más avanzados disponibles en la actualidad. Utiliza un campo magnético potente y ondas de radio para generar imágenes detalladas de los órganos y tejidos internos, sin emplear radiación ionizante. Esto lo hace especialmente útil para el diagnóstico de patologías en áreas donde es crucial obtener una imagen de alta resolución, como el cerebro y la médula espinal.
La RM es particularmente eficaz para detectar anomalías en el sistema nervioso central, incluyendo tumores cerebrales, lesiones de la médula espinal y enfermedades neurodegenerativas. También es invaluable en la evaluación del sistema musculoesquelético, permitiendo la visualización detallada de articulaciones, músculos y ligamentos. A pesar de sus numerosos beneficios, la RM tiene algunas limitaciones. Es un método costoso y puede no estar disponible en todas las instalaciones médicas. Además, debido al uso de un campo magnético potente, no es adecuado para pacientes con implantes metálicos o dispositivos médicos como marcapasos.
En conclusión, los métodos de diagnóstico son esenciales para la identificación y tratamiento de enfermedades. Cada método tiene sus propias ventajas y limitaciones, y la elección del método adecuado depende de múltiples factores específicos del paciente y la enfermedad. Te invitamos a explorar otros artículos para obtener una comprensión más completa de las diversas herramientas y técnicas disponibles en la medicina actual.
«`html
Recomendaciones para aliviar el dolor
El dolor es una experiencia subjetiva que puede variar significativamente en intensidad y duración. Afortunadamente, existen varias estrategias efectivas para manejar y aliviar el dolor. A continuación, te ofrecemos algunas recomendaciones basadas en estudios y guías clínicas ampliamente aceptadas.
Estas estrategias incluyen medidas caseras simples, terapias físicas y consejos sobre actividades diarias. Implementar estos métodos puede mejorar tu calidad de vida y ayudarte a enfrentar el dolor de manera más efectiva.
Reposo y modificación de actividades
Una de las primeras recomendaciones para aliviar el dolor, especialmente si es agudo, es el reposo adecuado. El descanso permite que el cuerpo utilice sus mecanismos naturales de curación. Sin embargo, es importante no caer en el error de prolongar demasiado el reposo, ya que esto puede llevar a la debilidad muscular y empeorar el problema a largo plazo.
Además del reposo, la modificación de actividades diarias es crucial. Evitar acciones que puedan agravar el dolor y utilizar técnicas adecuadas para realizar movimientos puede prevenir empeoramientos. Por ejemplo, si tienes dolor de espalda, intentar levantar objetos pesados con las rodillas y no con la espalda puede ser beneficioso.
El uso de dispositivos de apoyo, como muletas o corsés, también puede ser útil para reducir la carga en áreas doloridas y permitir que estas sanen más rápidamente. Consultar con un profesional de la salud sobre las mejores prácticas y herramientas para tu situación específica es siempre una buena idea.
Terapia física y ejercicios
La terapia física es otro componente esencial para el manejo del dolor. Un fisioterapeuta puede diseñar un plan de ejercicios y estiramientos adaptado a tus necesidades. Estos planes suelen incluir ejercicios para fortalecer los músculos, mejorar la flexibilidad y aumentar el rango de movimiento.
Los ejercicios aeróbicos ligeros también son recomendados en muchos casos. Actividades como caminar, nadar o andar en bicicleta pueden mejorar la circulación y liberar endorfinas, que son analgésicos naturales del cuerpo.
Además, técnicas de terapia manual, como masajes y manipulaciones, pueden ayudar a aliviar el dolor al reducir la tensión muscular y mejorar la circulación sanguínea. Estos métodos son respaldados por estudios que demuestran su eficacia en el alivio del dolor crónico y agudo.
Integrar estos métodos en tu rutina diaria puede requerir un tiempo de ajuste, pero los beneficios a largo plazo valen la pena. Recuerda siempre consultar a un profesional antes de iniciar cualquier programa de ejercicios o terapia física.
Estas recomendaciones pueden ser de gran ayuda para manejar y aliviar el dolor. No olvides explorar otros artículos en nuestro sitio para obtener más consejos y estrategias sobre el bienestar y la salud.
«`
Preguntas frecuentes sobre la inflamación del tendón de Aquiles
Aquí encontrarás respuestas a las dudas más comunes acerca de la inflamación del tendón de Aquiles, ayudándote a entender mejor esta condición y cómo manejarla eficazmente.
¿Qué causa la inflamación del tendón de Aquiles?
La inflamación del tendón de Aquiles, también conocida como tendinitis de Aquiles, suele ser causada por el sobreuso del tendón, especialmente en corredores o aquellos que participan en deportes que implican saltos. Otros factores incluyen el incremento repentino en la intensidad o duración del ejercicio, músculos de la pantorrilla débiles o inflexibles, usar calzado inadecuado para el deporte, o tener deformidades en el pie como pie plano.
¿Cuáles son los síntomas de la inflamación del tendón de Aquiles?
Los síntomas comunes incluyen dolor a lo largo del tendón de Aquiles, especialmente después de ejercicios o al despertar en la mañana. También se puede experimentar rigidez y dolor que mejoran levemente con el movimiento leve pero que empeoran con la actividad intensa. En algunos casos, se puede observar hinchazón en el área afectada.
¿Qué tratamientos son efectivos para la inflamación del tendón de Aquiles?
El tratamiento inicial incluye medidas como descanso, hielo, compresión y elevación (método RICE). Además, los medicamentos antiinflamatorios no esteroideos (AINEs) pueden ayudar a reducir el dolor y la inflamación. La fisioterapia es también una opción valiosa, proporcionando ejercicios específicos para fortalecer y estirar el tendón y los músculos circundantes. En casos crónicos o severos, puede considerarse la intervención quirúrgica.